
子供のヒルシュスプルン病はそれほど頻繁ではありませんが、非常に深刻であるため、そのような診断を聞いた親の混乱は非常に理解できます。病気の名前はほとんどのママとパパにさえ聞かれません、そしてそれ故にこの病気についての答えより多くの質問があります。
それは何ですか?
Hirschsprung病の名前は、小児科医のHarald Hirschsprungの姓に由来しています。彼は、若い患者2人が重度の慢性便秘で死亡した後にこの病気について最初に説明しました。また、この病気には他の名前があります- 結腸または先天性メガコロンの無神経節症。
注意すべきこと この病気は、大腸の発達における先天性の異常であり、神経支配が妨げられているという事実のために、排便が非常に困難です。 (神経接続または神経構造) 大きな腸のセクションの1つ、多くの場合、下部のセクション。 この部門の神経活動が妨げられているという事実の結果として、蠕動の減少は完全になくなるまで発生し、影響を受けたゾーンの上にある腸の部分では、 大量の糞便の沈着。
WHOによると、小児期のヒルシュスプルン病は新生児5000人に1人に発生します。この病気が1:2000の新生児の頻度で発生することを示唆する他のデータがあります。男の子は先天性疾患にかかりやすいです-1人の病気の女の子のために、より強い性の4人の小さな代表がいます。
統計によると、10人の子供のうち9人で、先天性メガコロンが10歳より前に発見されています。ほぼ3分の1のケースで、結腸の発達異常は他のいくつかの奇形を伴い、そのような異常を持つ10人に1人の子供はダウン症候群を患っています。


なぜそれが起こるのですか?
欠陥は常に先天性ですが、それを引き起こす理由は依然として医師や科学者による研究の対象です。今日、専門家は、異常の形成は一度にいくつかの要因の影響を受けると信じる傾向があります。その主な要因は、一度に複数の遺伝子への損傷であり、実際、大腸の壁の神経構造がどれだけ正確かつ時間通りに形成されるかに責任があります。遺伝学では、すべてが非常に複雑であり、両親が健康なときに病気の赤ちゃんを産んだ理由を理解するのは難しい場合があります。 しかし、説明してみましょう。
遺伝的要因。 先天性メガコロンを持つ子供は約5人に1人が家族の遺伝的影響力を持っています。受胎中に、突然変異プロセスが遺伝子RET、GDNF、EDN3、ENDRBで形成されます。妊娠7〜12週間で、胎児が内臓の壁で神経細胞の形成を完了すると、リストされている影響を受ける遺伝子は、生殖細胞系神経芽細胞(ニューロンが形成される)の目的の場所への移行を保証できません。症例の約11〜12%で、遺伝学は染色体に異常(原因不明のエラー)を発見します。そして、ヒルシュスプルング病の5人に1人の子供では、異常はある種の遺伝性症候群と密接に関連しています。
子宮内発達のレベルでの異常。 それらは、受胎時に上記の健康な遺伝子を持っていた子供たちに発生しますが、問題とエラーは胚形成の過程で発生しました。その理由は、妊娠初期に母親が苦しんでいるウイルス感染、インフルエンザ、この期間中の妊婦の体への高用量の放射性放射線の影響、胎児に遺伝的変異を引き起こす可能性のある物質との初期の女性の接触である可能性があります。この場合、生殖細胞-神経芽細胞の分布が破壊されました。
医師は統計に従い、妊婦がさまざまな産科病態、婦人科疾患、妊娠症、真性糖尿病、高血圧、心不全、またはいくつかの心臓病に苦しんでいる場合、子供におけるヒルシュスプルン病の可能性が高まると自信を持って述べています。


胎児の大腸壁の神経構造の形成に失敗する可能性の観点から重要であると考えられているのは、妊娠7週から12週までの期間です。 粘膜の下の大腸の層の健康な人々に見られる、いわゆるマイスナー神経叢が置かれたのはこの時期でした。同じ時期に、腸の筋肉層に位置するアウエンバッハ神経叢と呼ばれる神経の節と神経叢の形成が起こります。
胚性神経芽細胞は時間通りにまたは不十分な量で適切な場所に到着しないため、そこでの神経終末はエラーで形成されます-それらの個々の断片、または未発達の弱くて不正確なネットワーク。正常な神経供給がないこの領域は、大腸の主なタスクである外部の内容物の除去に対処できません。したがって、一定の便秘が発生し、その後、高等腸のセクションが拡大し始めます。


病理学の分類と種類
医師は、特定の子供の異常の解剖学的および臨床的特徴に基づいて、新生児、赤ちゃん、またはそれ以上の年齢の子供の病気の種類と種類について話します。
主な基準は、影響を受けた腸領域の長さです。
最も一般的なケースは、直腸S字型です。 患者の65〜75%に見られます。 4例ごとに、直腸型の病気が発生します。症例の3%でのみ小計の形態が見られ、症例の1.5%で病変は本質的に分節性です。 大きな腸全体が影響を受け、神経のサポートを奪われている全体の形態は、症例の0.5%で発生します。
すでに述べたように、糞便塊の絶え間ない蓄積のために上部セクションが拡大し、病理学的拡大の正確な場所に応じて、メガレクタム、メガシグマ、サブオトータルおよびトータルメガコロンなどの拡大部位の指定が特定の診断に追加されます。


症状と発達異常の症状の組み合わせにより、医師はいくつかのタイプの病気を特定することができます。
- 典型的な子供 -ケースの90〜95%で発生します。それは急速に発症し、非常に頻繁な便秘を伴い、外部の助けなしに子供が実際に腸を空にすることができないとき、腸閉塞の最初の症状がすぐに現れます。
- 長引く子供 -幼児期の後に最初に現れます。通常、これは腸の小さな領域が影響を受けるという事実によるものであり、したがって、臨床像はゆっくりと、長く発展します。
- 隠し -初めて、痛みを伴う便秘が子供の発達の青年期に近い問題になります。腸閉塞は急速に増加しています。
補償された、部分補償された、および補償されていない形態の疾患も区別されます。体が問題を部分的に補うことができれば、何年にもわたって子供は自分自身を空にすることができますが、徐々に便秘になりやすくなり、その期間は3日から1週間の範囲になります。代償のないヒルシュスプルング病では、子供は腸の動きが可能ですが、浮腫または弛緩剤を使用する必要があります。それらがなければ、便秘。
補償がない状態では、子供は自分自身をうんざりさせることはなく、この自然な浄化プロセスへの衝動さえ感じません。 腸の便の肥厚は石のようになり、弛緩剤やエネマは役に立ちません。


症状と兆候
それは、子供の病状の最初の症状を決定することが可能になるときに、大腸がどれだけ影響を受けるかによって異なります。圧倒的多数の症例で、異常は出生後に決定されますが、軽度の症状を伴う潜在的な経過も可能であり、学校、青年期以降でのみヒルシュスプルン病を診断することが可能になります。
大腸の神経支配が現れる 慢性便秘。 子供が腸を空にしたいという衝動を持っているが、それができない場合、先天性異常の問題はありません。先天性メガコロン付き 子供は通常、腸を空にしたいという衝動を感じません。 この診断を受けた子供のほぼ半数は、糞便の蓄積と上部腸の拡張に関連する膨満感と腹痛に苦しんでいます。
異常の長い存在は腹部の明らかな非対称性を形成します。腹部には青い静脈が肉眼で見えます。病気の長い経過は子供の貧血を引き起こし、彼の皮膚は青白く、彼は頻繁なめまいに苦しみ、そしてすぐに疲れます。 糞便の蓄積により、頭痛、吐き気、時には嘔吐によって現れる中毒の症状があるかもしれません。


ステージが異なれば、特性も異なります。
- 補償済み -新生児の便秘。補完食品の導入により悪化します。親が腸の動きの頻度を監視し、時間通りにエネマを与える場合、子供の全身状態は妨げられません。二度目では、子供の食欲が低下し始めます。
- 部分補償 -便秘がより頻繁になり、浮腫がなければ腸を空にすることはほとんど不可能になりますが、適切な治療を行うことで、病状は補償された形になる可能性があります。ヒルシュスプルング病の症状はゆっくりと徐々に増加します。
- 非補償 -症状はすぐに蓄積します。最初の段階では、急性の経過が目立ちます-子供はガスの放出が損なわれ、腸の動きがなく、腹部は「カエル」のように腫れます。二度目では、病気は慢性的になります。
興味深い詳細:先天性メガコロンは、生まれたときから異色性を持っている子供たちによく見られます-視覚器官の虹彩の異なる色。
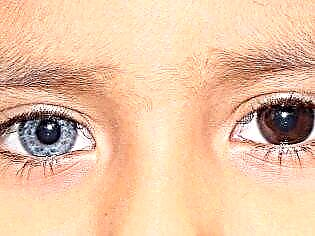

危険は何ですか?
病気の赤ちゃんの消化過程が妨げられ、栄養素が必要以上に吸収されないため、大腸の神経節腫症は危険です。これはすべて、食欲の低下を背景に発生するため、子供が栄養低下になるか、極度の消耗に苦しむ可能性があります-カシェキシア。
このような先天性奇形の子供はゆっくりと成長し、身長と体重が他の子供より遅れ、しばしば異生物症、腸粘膜の炎症に苦しんでいます。
最も危険な合併症は、腸閉塞の発症、および腸自体の完全性に違反する糞便石を伴う腸壁の圧迫潰瘍の形成です。 腹膜炎や敗血症では危険です。


診断
医師は、頻繁な膨満、排便困難、および便秘の両親からの苦情に基づいて、子供が腸神経節腫症を患っていると示唆する場合があります。医療専門家が指で腹部に触れると、「腫瘍」テストと「粘土症状」テストの2つのテストが実行されます。最初のケースでは、医師は腹部のデジタル検査でアザラシを発見し、2番目のケースでは結腸の圧迫の兆候を発見します。この場合、子供は診断を確認または拒否するように設計された検査に送られます。 含まれるもの:
- 造影剤で満たされた大腸のX線;
- 直腸およびS字状結腸の内視鏡検査;
- スウェンソンによる細胞形態学-直腸と結腸の組織サンプルの組織学的検査;
- ゲージテスト。
ヒルシュスプルング病の子供の血液の分析では、通常、白血球の上昇、ESR、および好中球の毒性変化が見られます。
検査・診断を行います 直腸科医、外科医、感染症の専門家、小児科医。

治療と予後
この診断を受けた子供には通常、手術が推奨されます。そして、両親は、医師がこれを行うようにアドバイスした場合、ヒルシュスプルン病は保守的かつ民間の方法で治療されていないため、拒否しない方がよいことを理解する必要があります。手術中に、腸の開通性を回復するだけでなく、患部を取り除くことが可能になります。これは、腸全体の作業に非常に多くの困難をもたらします。
操作には、1段階と2段階の2種類があります。どれをお勧めするかを理解するには、 医師は子供の年齢、腸の損傷の程度、神経支配領域の長さを考慮に入れます。
一段階の手術は通常、代償性の病気と軽度の腸の損傷で行われます。 患部を取り除くだけで、吻合を形成します。 この方法は、医師と患者のレビューから判断すると、それほど外傷性ではありません。
大腸の大きな患部を伴う、副補償および非補償の段階で病気を患っている子供に対して、2段階の手術が行われます。最初の段階では、患部を取り除き、一時的なコロストミーを作成します。第二段階では、それから吻合が形成されます。

腸閉塞、壁の床痛、腸壁の完全性の侵害の場合、子供の緊急手術を行うことができます。
何かを予測するのはかなり難しい 結局のところ、それはすべて、子供が先天性発達異常と診断された時期、それがどのタイプに属するか、すべての臨床的推奨が時間通りに守られたかどうかに依存します。 早期の運用により、見通しは良好です。赤ちゃんを治療せずに放置した場合、赤ちゃんの死亡確率は80%と推定されます。
手術が中止され、その後の閉塞が形成された場合、手術後に子供が障害を受ける可能性がありますが、ここでもすべてが個別であり、外科的介入の量に依存します。

次のビデオで病気についてもっと読んでください。



